Die europäische Schmerzstudie aus dem Jahre 2003 sieht jeden dritten Deutschen von chronischen Schmerzen betroffen. Damit sind 17% der Bevölkerung belastet. Selbst wenn lediglich 10 Prozent zu den komplizierteren Fällen gehören, ergibt das 800.000 -1.000.000 Patienten mit Bedarf an hochqualifizierte Spezialisten. Verfügbar sind mit 1000 ausgebildeten Schmerzspezialisten nur verschwindend wenige.
Um das grundlegende Problem direkt anzusprechen, muss nochmals betont werden, dass bei der Anamnese in Therapie und Arztpraxen Zeitmangel herrscht. Dieses zeigt sich als ausgesprochen bedenkliche Entwicklung. Patienten können am besten in Ihren Körper fühlen und Therapeuten beschreiben wo und wie es Ihnen genau schmerzt. Leider fehlt vielen Ärzten und auch Therapeuten die notwendige Zeit zum Zuhören. Dieses erweist sich als Konflikt, denn eine gründliche Anamnese wird für eine individuelle Schmerzbehandlung dringend benötigt.
Ein anderer Kritikpunkt ist das fehlende Wissen zur Schmerztherapie, denn die Approbationsordnung verlangt hierfür keine Ausbildung für Ärzte und somit auch keine entsprechenden Prüfungen im Medizinstudium. Nach Einschätzung der DGSS sind die Schmerztherapiekenntnisse behandelnder Ärzte in der Primärversorgung unzureichend, auch sie verweisen auf Mankos der Ausbildungsordnung für Ärzte. In der neuesten Fassung der Approbationsordnung vom Oktober 2003 fehlen die Begriffe Schmerztherapie und Palliativmedizin, was zu einer Verschlechterung der Ausbildungssituation gegenüber der vormals gültigen Approbationsordnung führte. Zuvor war wenigstens Schmerztherapie als Pflichtfach integriert, nun fehlt es daran und parallel auch an der notwendigen Zahl ausgebildeten Schmerzspezialisten in Deutschland.[1]
Entsprechende Zahlenwerte zur Schmerztherapie im europäischen Vergleich werden von Dietl/Korczak vorgestellt. [2] Die erste Grafik zeigt die Prävalenz von chronischem Schmerz, die sich aus der Gesamtzahl von 46.393 telefonisch befragten Personen mit 12% als geringster Anzahl in Spanien und 30% als höchster Anzahl in Norwegen zeigt. Deutschland nimmt mit 17% einen mittleren Platz ein und ist damit nahe der Schweiz mit 16%.
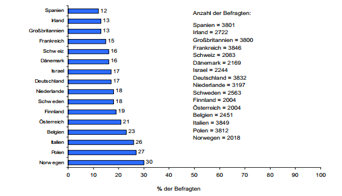
Prävalenz chronischer Schmerzen
Das Aufsuchen von Schmerztherapeuten zeigt sich dann wie folgt:
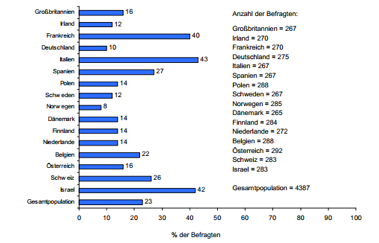
Aufsuchen von Schmerztherapeuten
Für Deutschland wird der niedrige Wert von 10% zum Warnzeichen der Versorgung. In der Schweiz gehen immerhin 26% der Patienten zu einem Schmerzspezialisten. Die letzte Grafik dieser Reihe bilanziert die Zufriedenheit mit der Schmerztherapie:
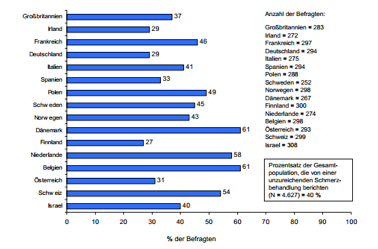
Zufriedenheit mit der Schmerztherapie
Wieder findet sich Deutschland am unteren Rand der Wertung, nur 29% der Patienten sehen die Therapieergebnisse als ausreichend an, die Schweiz punktet dem entgegen mit 54%, möglicherweise eine Folge der höheren Akzeptanz von Alternativtherapien.
Ein erschreckendes Bild zeichnet sich hier für Deutschland, nicht nachvollziehbar für ein Land, das sich selber für medizinisch hochqualifiziert ansieht. Dass es alleine eine Kostenfrage ist, erscheint nicht schlüssig, es bleibt unerklärlich, warum Schmerzmittel zum goldenen Standard aufsteigen konnten. Auch der Einsatz unnötig teurer, den Körper belastenden und wenig aussagende Röntgenuntersuchungen sowie weitere teure apparative Diagnostiken fehlt der Sinn.
Auch das müssen sich viele Patienten anhören. Was der Arzt nicht auf dem Bild sieht, existiert in der Schulmedizin nicht, so wird es zumindest auf den Universitäten gelehrt.
Aber stimmt das, ist das wirklich so?
Das System zwingt Therapeuten die Behandlungszeit drastisch zu kürzen. Eine Arzt oder Therapiepraxis ist teuer, auch die Ausbildung der Ärzte und Therapeuten ist kostenintensiv. Die Vergütungssätze der Krankenkassen erscheinen im Verhältnis wesentlich zu gering.
Bei der Betrachtung der Ausgaben der Gesundheitssysteme in Deutschland und der Schweiz fallen die Ausgaben deutlich ins Auge.
- Für welche Krankheiten und welche Therapien werden Milliarden ausgegeben?
- Wie sieht es mit der Wirksamkeit dieser Therapien in Wirklichkeit aus?
Zunächst wird dafür der Staus der Versorgung im OECD-Vergleich betrachtet. Die Angaben des Statistischen Bundesamtes aus dem Jahre 2003 bieten eine Zusammenstellung wirtschaftsbezogener Fakten zu Ausgaben des Systems.

Ausgaben[3]
Die ideologische Zielsetzung eines „gesunden Gesundheitssystems“ in Deutschland definiert sich dabei wie folgt:
- Vermeidung und Vorbeugung von Krankheiten, d.h. Prävention Gewährleistung der Gesundheitsversorgung für alle Bürger
- Versorgung unter Achtung der menschlichen Würde und des Selbstbestimmungsrechts optimierte Wirtschaftlichkeit und Effizienz des Gesundheitssystems
- Zufriedenstellung des Einzelnen mittels Gesundheitsversorgung
- Sicherung zufriedenstellender Arbeitsbedingungen im Gesundheitsbereich
Einbezogen werden hier neben dem staatlichen Ansatz alle Anbieter der zum Gesundheitssystem gehörenden Dienstleistungen.
Die OECD, die Organisation for Economic Co-operation and Development, sieht Deutschland bezüglich der Wirtschaftsleitungen für die Gesundheitsversorgung auf dem vierten Rang nach den USA, Frankreich und Schweiz. Für das Jahr 2007 ergab sich der Wert von 10,4 Prozent bei ProKopf-Ausgaben nach Kaufkraftbereinigung um 20 Prozent über dem OECD-Schnitt. Eine Zunahme der Gesundheitsausgaben führt trotz demographischem Wandel nicht zur Überschreitung das Wachstum der Wirtschaftsleistung.[4]
Die Gesundheitsausgaben in Deutschland Im Ländervergleich der OECD liegen auf Platz 10, die Lebenserwartung auf Platz 14. Bei negativen Verhaltensweisen hinsichtlich der eigenen Gesundheit liegt Deutschland in etwas mit den anderen Ländern gleich, ähnlich sieht es bei der bei Kindersterblichkeit aus. Herzinfarkt und verschiedene Krebserkrankungen treten leicht über dem Durchschnitt auf. Fettleibigkeit bei Mädchen über 15-Jahre fällt durch eine Verdoppelung im Zeitraum 2001-2006 negativ auf. Krankenhausbetten stehen offensichtlich reichlich zur Verfügung, mit 5,7 je 1000 Einwohner übertrifft Deutschland den OECD-Länder-Durchschnitt deutlich.
Die Anzahl der Krankenhauseinweisungen mit 227 je 1000 Einwohner erscheint daher passend. Vorgänge und Zahlen im Vergleich zu Angebot und Ausgaben im Ländervergleich werden in folgender Übersicht verdeutlicht:
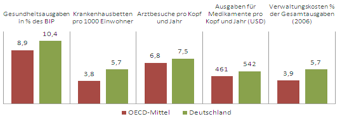
Angebot und Ausgaben Deutschland OECD-Mittelwert[5]
Im Ländervergleich liegen die Ausgaben in Deutschland für Medikamente pro Kopf kaufkraftbereinigt um 17 Prozent über dem OECD-Schnitt. Die von den Krankenkassen finanzierten Kosten für Medikamente sind entsprechend mit die höchsten.
Die Flächendeckung durch Allgemeinmediziner erreicht in Deutschland 1,5 je 1000 Einwohner, OECD-Schnitt ist 0,9 je 1000. Die Facharztdichte liegt bei 2,0 je 1000 Einwohnern und damit ebenfalls oberhalb des OECD-Schnitts von 1,8. Genutzt wird dieses Angebot mit 7,5 Arztbesuchen pro Jahr pro Einwohner und damit ebenfalls häufiger als im OECD-Schnitt. Hier hat sich eine deutliche Zunahme der Arztbesuche innerhalb kurzer Zeit abgezeichnet. Für die Kosten des Gesundheitssystems gelten die Komponenten Ärzteeinkommen, verfügbares Pflegepersonal und Verwaltungskosten.
Differenziert ergibt sich folgender Aufwand:
Bruttoeinkommen selbständiger Allgemeinmediziner nach Abzug der Praxiskosten =3,3-facher Durchschnittslohn, damit an 4.Position nach Großbritannien, Mexiko und den USA
Bruttoeinkommen selbstständiger Fachärzte nach Abzug der Praxiskosten =4,1-facher Durchschnittslohn, damit an 9. Position der OECD Länder
Fmedizinisches Fachpersonal
= nur mäßige Ausstattung mit Pflegepersonal, d.h. pro Arzt weniger Krankenschwestern/- Pfleger als der OECD-Durchschnitt. Die schlechtere wirtschaftliche Sicherung von Krankenschwestern/-pflegern und führt zu einem absehbaren zukünftigen Defizit, auf 1000 aktuelle Positionen kommen nur 30 Absolventen. Im Ländervergleich liegt das Mittel bei 1000: 40. Die Vergütung von Krankenschwestern entspricht dem OECD-Durchschnitt, obwohl Ärzte im Vergleich deutlich besser vergütet werden als die Kollegen im Ausland.
Anteil Verwaltungskosten an den Gesundheitsausgaben
= 5,7 Prozent und damit deutlich höher als im OECD-Vergleich. Der Anteil der Gesundheitsausgaben am BIP in der Schweiz macht bei den Verwaltungskosten 4,8 Prozent der Gesamtausgaben aus, in Österreich liegen sie bei 3,8 Prozent. [6]
Für das Jahr 2004[7] hatte Deutschland vergleichsweise zum Durchschnitt anderer Länder höhere Ausgaben für Gesundheit. Ursächlich war offensichtlich
- umfassenderer Leistungskatalog,
- z. B. Kuren, Rehabilitation, versicherungsfremde Leistungen
- 100 Prozent Lohnfortzahlung im Krankheitsfall ohne Karenztage
- fortdauernde Belastung der gesetzlichen Krankenversicherung zur Entlastung anderer Zweige der Sozialversicherung und des Staates
Nun folgt der entscheidende Aspekt der Qualität der medizinischen Versorgung.
Die Qualität eines Gesundheitssystems beruht auf der Effizienz ihrer Leistungen.
Definierte sensible Marker geben hier einen Anhaltspunkt Ø Lebenserwartung bei Geburt für Frauen 81,1 Jahre, für Männer 75,1 Jahre
= ½ Jahr unter dem Durchschnitt der 14 Vergleichsländer Ø Lebenserwartung im 65. Lebensjahr bei Frauen 19,2, bei Männern 15,5 Jahre
=1/2Jahr unter dem Durchschnitt der 14 Vergleichsländer Ø Sterblichkeit im Säuglingsalter 4,5 Todesfällen je 1.000 Lebendgeborene
= unter dem Durchschnitt der 14 Vergleichsländer mit 4,9 Ø Müttersterblichkeit. 5,6 Sterbefällen
=unter dem Durchschnitt der 14 Vergleichsländer mit 6,1
Strukturmerkmale = Versorgungsangebot und dessen Nutzung Ø Ärzte. 3,3 je 1.000 Einwohner
= über dem Durchschnitt der 14 Vergleichsländer mit 3,0 Ø Fachärzte 2,2 Fachärzten je 1.000
Ø Zahnärzte 0,8 Zahnärzten je 1.000 ähnlich Schweden und Dänemark mit 0,9
Ø Pflegepersonal 9,7 Pflegepersonen je 1.000 Einwohner
= über dem Durchschnitt von 9,2 Pflegepersonen
Ø Krankenhausversorgung
Krankenhausbetten 6,3 je 1.000 = überdurchschnittlich
Verweildauer 9,3 Tage =die überdurchschnittlich
Bettenauslastung 80,1 Prozent überdurchschnittlich
Es wird darauf verwiesen[8], dass “... die Krankenhausversorgung im Kontext eines gesamten Gesundheitssystems gesehen werden muss, so dass eine höhere Bettenzahl nicht notwendigerweise Unwirtschaftlichkeit bedeutet.“
Quellen:
- [1] Vgl. Deutschen Gesellschaft zum Studium des Schmerzes e.V. (DGSS): Zahlen und Fakten zum chronischen Schmerz
- [2] Dietl, Markus/Korczak, Dieter;: Versorgungssituation in der Schmerztherapie in Deutschland im europäischen Vergleich hinsichtlich Über-, Unter- und Fehlversorgung.
http://portal.dimdi.de/de/hta/hta_berichte/hta301_bericht_de.pdf - [3] Quelle : Statistisches Bundesamt: Gesundheitsausgaben und Gesundheitspersonalrechnung 2005 http://www.bpb.de/sosi/images/content/AAB373.gif letzter Abruf 12.10.2011
- [4] vgl. http://www.oecd.org/document/19/0,3746,de_34968570_35008930_44218963_1_1_1_1,00.html letzter Abruf 15.10.2011
- [5] Quelle http://statlinks.oecdcode.org/812009111P1G064.XLS letzter Abruf 15.10.2011
- [6] Quelle http://www.oecd.org/document/19/0,3746,de_34968570_35008930_44218963_1_1_1_1,00.htmlzember 2009 letzter Abruf 15.10.2011
- [7] siehe Bericht unter http://www.igsf.de/pminternationallang.pdf letzter Abruf 15.10.2011
- [8] Fritz Beske Institut:Das Gesundheitswesen in Deutschland im internationalen Vergleich. Eine Antwort auf die Kritik. Pressemitteilung zur Pressekonferenz am 19. April 2004 in Berlin. Fritz Beske Institut für Gesundheits-System-ForschungKiel Gemeinnützige Stiftung WHO Collaborating Center










